

-
狭心症、心筋梗塞はあわせて虚血性心疾患といわれます。心臓を栄養する血管(冠動脈)が動脈硬化によって細くなったり詰まったりする病気です。
当院では心電図、負荷心電図(運動をしてもらって心電図をとる方法です)、心エコーなどを用いて、これらの疾患を迅速に、正確に診断するように心がけております。胸が痛い、苦しい、息切れがする、といった症状のかたはご相談ください。
虚血性心疾患は動脈硬化が原因となっておこります。脳卒中も原因は同じです。この動脈硬化の原因として、脂質異常症、高血圧、糖尿病、肥満、喫煙、ストレスなどがあげられます。当院では、心筋梗塞、脳卒中などの命にかかわる病気を未然に防ぐために、高脂血症、高血圧、糖尿病の治療、予防に力をいれております。
不整脈のなかには特に治療を要さないのもから緊急性を要するものまでさまざまな種類があります。病名を列記しますと、上室性期外収縮、上室性頻拍、心房細動、心房粗動、心室性期外収縮、心室頻拍、心室細動、等々たくさんあります。
この中で心室頻拍、心室細動は即命にかかわる危険な不整脈で緊急的な治療を要します。AEDが適応となる不整脈です。
また心房細動は人口の高齢化に伴い非常によくみられるようになった不整脈です。自覚症状としては動悸が一般的ですが、無症状の方もおられます。脈がバラバラに打つため心臓内に血栓ができやすく脳梗塞の原因となります。治療としては血栓予防のため抗凝固剤が必要です。不整脈に対する治療としては内服薬やカテーテル治療が選択されます。
 心臓には4つの弁(大動脈弁、僧房弁、肺動脈弁、三尖弁)があり、これらが機能的に働くことによってポンプとしての働きを効率的にしています。
心臓には4つの弁(大動脈弁、僧房弁、肺動脈弁、三尖弁)があり、これらが機能的に働くことによってポンプとしての働きを効率的にしています。
これらの弁が閉じにくくなったり、開きにくくなったりする病気が心臓弁膜症です。特に大動脈弁膜症、僧房弁膜症は不整脈や心不全を引き起こす原因になりやすく注意が必要です。診断は心エコーによってほぼ確定できます。健診などで心雑音を指摘された方はぜひ心エコー検査を受けてください。
 糖尿病はインスリンという血糖値を下げる物質の相対的な不足によって血液中の糖の数値が高くなる状態をいいます。この病気は体質に加え、運動不足、過食、肥満、ストレスなどによっておこります。糖尿病は動脈硬化の進展にかかわる重要な病気です。したがって当院では糖尿病の治療、管理に力をいれております。糖尿病の診断は血液検査によって行います。一般血糖検査、糖尿指数(ヘモグロビンA1c)を測定します。
糖尿病はインスリンという血糖値を下げる物質の相対的な不足によって血液中の糖の数値が高くなる状態をいいます。この病気は体質に加え、運動不足、過食、肥満、ストレスなどによっておこります。糖尿病は動脈硬化の進展にかかわる重要な病気です。したがって当院では糖尿病の治療、管理に力をいれております。糖尿病の診断は血液検査によって行います。一般血糖検査、糖尿指数(ヘモグロビンA1c)を測定します。
ヘモグロビンA1cとは過去1ヶ月~2ヶ月の血糖値を指数化したもので、正常値が4.3~6.2%です。6.2%を超えると糖尿病の可能性があると判断します。
また糖尿病の診断に、糖負荷検査をする場合もあります。糖負荷検査とは、食事をぬいて受診していただき、空腹時の血糖検査を行い、その後決められた量の砂糖水を飲んでいただきます。その後、1時間、2時間で血糖検査を行います。この血糖値の変動を見ることによって、糖尿病を診断する方法です。
治療としては、食事、運動療法が基本です。食事でもっとも重要なことは適正なカロリー摂取を守ることです。身長×身長×22×30㌔カロリーを目安にしてください。運動は、ウォーキング、ジョギング、水中歩行などの有酸素運動の継続がよいでしょう。
食事、運動療法でも改善しない場合には薬物療法をおこないます。
糖尿病治療薬は従来の経口血糖降下剤、糖の吸収抑制剤、インスリン感受性増強剤、インスリン抵抗性改善薬に加え2013年にインクレチン関連薬(DPP4阻害剤、GLP-1アナログ)、2014年にSGLT2阻害剤が発売されたことで、その治療に大きな変革がありました。内服治療はこれらの薬の単独使用、または組み合わせによって行います。また当院では、必要に応じて、GLP-1アナログ注射、インスリン自己注射の導入も行っております。
生活習慣病である、糖尿病、高血圧、高脂血症は単独でもやっかいな病気ですが、これらが重複するとさらに動脈硬化が進み、心筋梗塞、脳卒中などの致命的な病気がおこりやすくなることがわかっています。そして、最近、これらの病気は独立した別の病気ではなく、内臓に脂肪が蓄積した肥満(内臓脂肪型肥満)が原因になっていることがわかってきました。内臓肥満によって動脈硬化が進行しやすい状態をメタボリックシンドロームと呼びます。
メタボリックシンドロームの診断基準は以下のとおりです。
- 1.ウエスト周囲径 男>85cm 女>90cm
- 2.血圧>135/85㎜Hg
- 3.中性脂肪(TG)>150 mg/dl
- 4.空腹時血糖>110 mg/dl
- 5.HDLコレステロール(善玉コレステロール)<40 mg/dl

この5項目のうち3項目に該当すればメタボリックシンドロームと診断されます。数値をみられて分かると思いますが、それぞれの数値はひどい異常値ではありません。しかし少しずつの異常が重なり合ったときに致命的な病気となるのです。
-
脂質異常症とは血液中にコレステロールや中性脂肪などの脂質が増え過ぎた状態をいい、下記の診断基準により判定されます。
- 脂質異常症:スクーリングのための診断基準(空腹時採血)
-
LDL
コレステロール140 mg/dl 以上
120~139 mg/dl高LDLコレステロール血症
境界域LDLコレステロール血症HDL
コレステロール40 mg/dl未満 低HDLコレステロール血症 トリグリセライド 150 mg/dl以上 高トリグリセライド血症 - リスク区分別脂質管理目標値
-
治療方針の原則 管理区分 脂質管理目標値 (mg/dl) LDL-C HDL-C TG Non
HDL-C一次予防
まず生活習慣の改善を行った後、薬物療法の適用を考慮する。カテゴリーⅠ < 160 ≥ 40 < 150 < 190 カテゴリーⅡ < 140 < 170 カテゴリーⅢ < 120 < 150 二次予防
生活習慣の是正とともに薬物治療を考慮する。冠動脈疾患の既往 < 100 < 130
健康な人の血管は弾力があって、血液がサラサラ流れています。ところが高脂血症になると、血液中に余分な脂質が増えて血液がドロドロした状態になり流れが悪くなります。特にコレステロールは血管の壁に付着し、血管が細くなり硬くなります。こういった状態を動脈硬化といいます。動脈硬化が心臓や脳の血管に起こると心筋梗塞や脳卒中という重篤な病気を引き起こします。脂質異常症は遺伝(コレステロールなどを細胞内に取り込みにくい体質)、加齢(細胞内でのコレステロールの消費が減る)、生活習慣(偏った食生活や運動不足)によって起こります。また更年期を迎えた女性はホルモンバランスの変化により急にコレステロールが上昇することがあります。脂質異常症の治療の基本は生活習慣の改善です。食事は1、コレステロールを多く含む食品は避ける。2、動物性脂肪は控えめにする。3、野菜、食物繊維を積極的にとる。4、アルコール、菓子類を控える、などが大切です。運動はウォーキング、ジョギング、水泳などの有酸素運動を継続することがよいでしょう。こういった生活習慣の改善にもかかわらず脂質異常症がよくならない時には薬が必要になります。薬は風邪薬のように数日間飲めば終わり、というものではありません。主治医と相談しながら継続的に治療していくことが大切です。脂質異常症の怖いところは重大な病気が起こるまでは数値が高くても自覚症状がないところです。健康診断などでコレステロール値や中性脂肪が高めと言われた方は、放置せず相談するようにしましょう。
息切れ、咳の症状をきたす疾患に気管支喘息があります。何らかのアレルギーによって気管が細くなり、息切れ、呼吸困難を起こします。典型的な気管支喘息は聴診器で胸の音を聞けば診断できます。最近は咳喘息と呼ばれる、咳だけが慢性的に続く、喘息の亜型のような病気もあります。この病気も気管支喘息と同じような治療をします。治療は吸入剤(ステロイド、気管支拡張剤)内服薬(気管支拡張剤、抗アレルギー剤)を組み合わせ、発作からの離脱をめざします。発作がひどい時には点滴をする場合もあります。

 人口の1~2%いると言われている睡眠時無呼吸症候群(SAS)は、寝ているときに呼吸が止まり、大きないびきを繰り返す病気です。SASは健康と思われる成人の中にも数多く潜在しています。高血圧、不整脈、脳梗塞、狭心症、心筋梗塞等の循環器疾患、脳梗塞、脳出血などの脳血管障害、夜間突然死との関連も指摘されています。また日中の眠気がとれず仕事に支障を来たしたり、居眠り事故の発生率を高めるなど他人への影響も少なくありません。睡眠時無呼吸症候群を詳しく検査するためには睡眠ポリグラフという検査が必要になります。
人口の1~2%いると言われている睡眠時無呼吸症候群(SAS)は、寝ているときに呼吸が止まり、大きないびきを繰り返す病気です。SASは健康と思われる成人の中にも数多く潜在しています。高血圧、不整脈、脳梗塞、狭心症、心筋梗塞等の循環器疾患、脳梗塞、脳出血などの脳血管障害、夜間突然死との関連も指摘されています。また日中の眠気がとれず仕事に支障を来たしたり、居眠り事故の発生率を高めるなど他人への影響も少なくありません。睡眠時無呼吸症候群を詳しく検査するためには睡眠ポリグラフという検査が必要になります。
当院では携帯型睡眠ポリグラフを用いてSASのスクリーニング検査をおこなっております。この検査機器によって睡眠時の鼻口の呼吸、いびき、酸素飽和度(SpO2)の変化、脈拍数を測定することができます。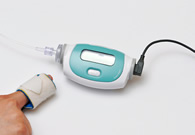
【検査方法】
- 受診時に検査機器を貸し出させていただく日程を調整します。
- ご相談の上決めさせていただいた日時に再度受診していただき、検査機器の使用方法をご説明し、ご自宅にお持ち帰りいただきます。
- 同日から翌日まで、夜間に検査を行い翌日に機器を返却いただきます。(検査機器は軽量、コンパクトで腕時計感覚で装着、ボタン1つで測定を開始する簡単操作で検査を実施していただけます。)
- 約3日で解析し、結果をご説明させていただきます。SASと診断された場合には持続陽圧呼吸療法(CPAP)による治療を開始いたします。






